黄宇光(共同负责人),马虹(共同负责人),曹学照(共同执笔人),龚亚红(共同执笔人),刘存明 ,魏新
2021-07-05 17:22阅读 1225
一、概述
(一)新型冠状病毒肺炎(COVID-19)疫情期间,急诊手术往往无法推迟,而且部分手术十分紧急,COVID-19的筛查和感染防控难度较大。
(二)随着疫情发展,COVID-19潜伏期延长,无症状的感染者比例增多,且急诊创伤患者术前评估准备时间短,患者早期常伴有体温升高、呼吸和心率加快等表现,这些因素会增加术前COVID-19的筛查和诊断难度。
(三)为疫情期间急诊创伤患者能得到及时有效的救治的同时,加强新冠肺炎患者的筛查、术前评估,术中管理及术后转运等各个环节,特提出新型冠状病毒疫情期间急诊创伤手术麻醉应对策略及流程快捷指南。
二、疫情期间急诊创伤手术患者麻醉术前评估和准备
1、急诊创伤手术患者麻醉前评估
(1)ASA I-II级患者,建议通过电子病历或者线上进行术前评估,ASA III-IV级患者,当面访视患者进行麻醉术前评估。
(2)推荐所有急诊创伤患者行肺部CT扫描、血常规检测和病毒核酸检测以及IgM抗体和IgG抗体检测。因病情危重未能进行肺部CT扫描者,按疑似患者处理;在疫情暴发流行区域,建议所有急诊患者均应进行全面的COVID-19筛查。
(3)急诊创伤手术麻醉流程:
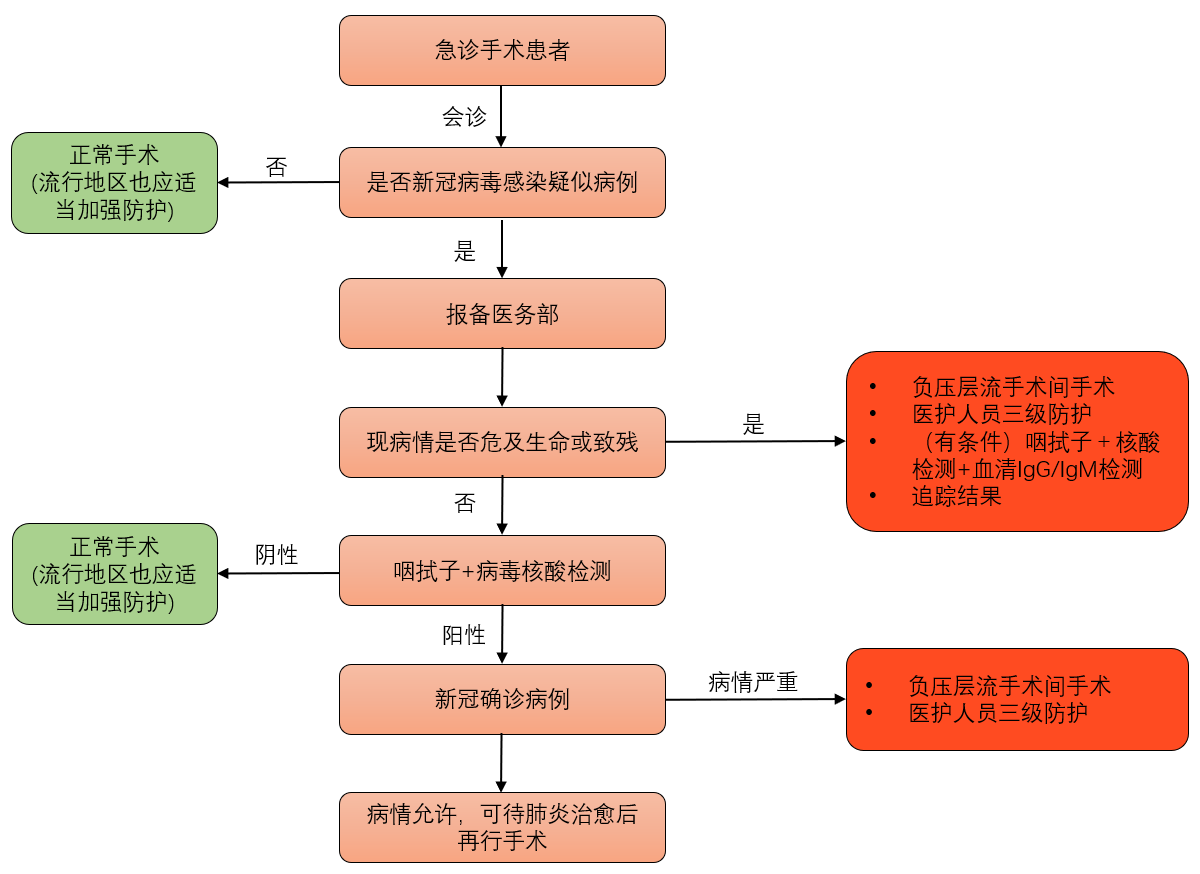
2、麻醉医生的人员配置和防护
(1)对于疑似和确诊COVID-19阳性患者,由1名高年资主治医生及以上资质的医生和另1名年资较低的麻醉医生共同实施麻醉,安排1名麻醉医生在缓冲区协助。对于ASA III-IV级或预计困难气道患者,建议配备3名麻醉医生实施麻醉。
(2)对于疑似和确诊COVID-19阳性患者,麻醉医生必须在三级防护下实施麻醉,并有专业感染控制医生或护士现场监督指导。
(3)麻醉医生不同区域的防范:
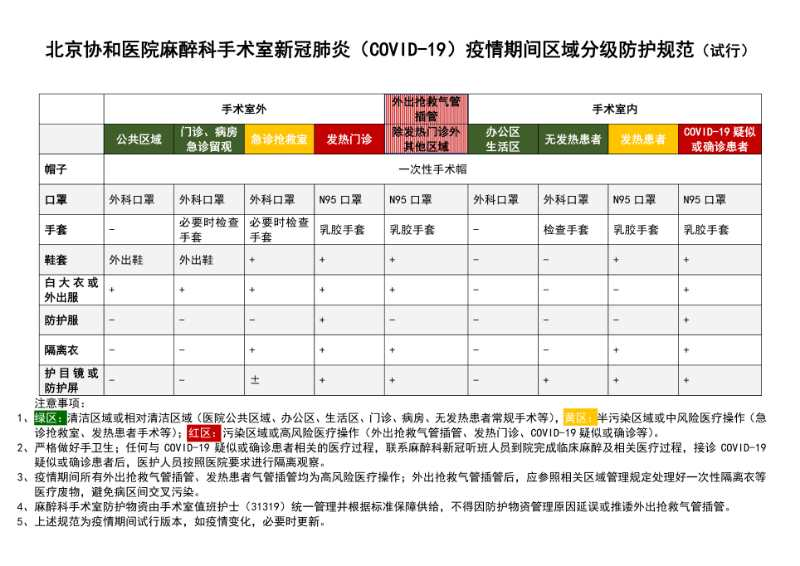
3、手术间和物品准备
(1)手术应首选在负压手术间进行(设置污染区、缓冲区、清洁区),术前30分钟开启净化和负压系统,手术间呈现负压值-5Pa。
(2)精简手术室内人员和物品,并应准备足够的药物和液体,并将其放置于远离手术的区域。
(3)对于不能排除COVID-19患者,不要使用中心吸引系统,建议使用传统电动吸引器。
三、疫情期间急诊创伤手术患者麻醉管理
1、急诊创伤患者麻醉诱导插管
(1)麻醉诱导插管前评估是否有颈椎和气道损伤及困难气道。
(2)疑似或者确诊COVID-19患者可能并存呼吸窘迫和(或)低氧血症,建议使用快速序贯诱导插管,诱导时采用环状软骨按压术且要保障充分的肌松条件。
(3)诱导药物:丙泊酚(1-2.5mg/kg)联合罗库溴铵(3-4倍ED95),如选择依托咪酯和阿片类药物(芬太尼和舒芬太尼)进行麻醉诱导,选择肌松药预注原则,先给予小剂量肌松药。
(4)诱导后避免正压辅助通气,如果需要辅助通气,建议小潮气量辅助通气。
(5)对已预料的困难气道,建议行清醒纤支镜插管;如果患者存在紧急气道的风险,则直接行环甲膜切开术或由耳鼻咽喉科医生行气管切开术。
2、麻醉方式选择及麻醉监测
(1)建议根据患者病情、创伤范围和手术方式选择最熟悉和最节省时间的麻醉方式,尽快实施麻醉和手术。
(2)COVID-19患者可因病毒感染、缺氧和休克而引起急性肝肾损伤,因此要适当调整麻醉药物剂量。
(3)术中应该加强对肺顺应性、气道压力、氧合指数、动脉血气分析的监测,以指导术中肺保护策略的实施。
3、麻醉期间的管理
(1)损伤控制性手术:疫情期间,创伤患者实施急诊手术应仅限于具有复苏性质的损伤控制手术,精简手术操作,尽量缩短手术时间。
(2)血流动力学和容量管理
急诊创伤患者围术期收缩压(SBP)应控制在80-90mmHg或平均动脉压(MAP)控制在50~60 mmHg;若有颅脑损伤,复苏时SBP控制在100-110 mmHg左右。
‚急诊创伤患者液体治疗的时机以活动性出血是否得到控制为界,分为早期和后期。早期以限制性液体复苏为主,必要时联合应用血管活性药维持心、脑等脏器灌注;后期以目标导向循环管理原则为基础,合理匹配晶体液、胶体液与血液成分。
ƒ疫情期间,各地血源紧缺,且同种异体输血可能导致循环超负荷和肺损伤,输血时应谨慎。
(3)呼吸管理:围术期实施肺保护性通气策略
小潮气量(6-8 ml/kg 理想体重)和低水平气道平台压力(≤30cmH2O)进行机械通气,允许性高碳酸血症。
‚ 在保证气道平台压≤35cmH2O时,可适当采用高PEEP,保持气道温化、湿化。
ƒ 根据气道分泌物情况,选择密闭式吸痰。
„ 每小时3-5次肺复张性通气手法。
… 避免长时间麻醉,早期唤醒患者并进行肺康复治疗。
(4)凝血管理
要尽早监测并维持凝血功能正常。
‚在大量输血期间,应监测钙离子浓度,并维持在正常范围。
(5)体温管理:应加强体温监测并给予适当的保温措施。
(6)气管拔管
疫情期间要求在手术间拔管,医护人员应采取3级防护。
‚预防性静脉给予利多卡因、右美托咪定或瑞芬太尼以减少拔管期呛咳。
ƒ术毕拔管前应在深麻醉下提前清理患者呼吸道分泌物,避免拔管前即刻清理气道而导致躁动和呛咳。
„如果患者存在困难拔管相关风险,可采用喉罩过渡的方法拔管,或者直接带管回重症隔离病房。对于重症新冠肺炎患者,建议带气管导管回ICU隔离病房继续治疗。
(7)血栓预防
应用间歇充气加压装置(IPC)和(或)抗血栓长袜,以及低分子肝素来预防血栓形成。
(8)完善术后镇痛
建议使用超声引导下的神经阻滞、切口局部浸润以及NSAID药等非阿片类药物和技术为主的多模式镇痛。
(9)术后恶心呕吐(PONV)的防治
建议采用基于患者危险因素(女性、不吸烟、有晕动症病史以及术后使用阿片类药物)的多模式预防策略。具有1个危险因素的,可以不预防性使用抗恶心呕吐药物。有2个或者2个以上危险因素的患者,建议联合用药。
四、手术结束后的特殊处理
(1)所有手术间疑似患者手术或当日手术结束后必须进行终末消毒。一次性物品用后丢入医用垃圾袋妥善处理;麻醉机内呼吸回路建议推荐采用消毒机回路对接消毒(消毒方式参照各麻醉机消毒说明)。
(2)医护人员严格按程序要求脱掉防护用品,由专业感染控制医师或护士现场监督指导。
五、麻醉和护理人员实施疑似/确诊急诊创伤患者手术麻醉后的追踪和管理
(1)接触新冠病毒感染疑似/确诊手术患者后,若出现发热或咳嗽乏力等症状,请及时检查血常规和肺部影像学。
(2)由科室专人负责登记医护人员的观察病例并每天进行追踪观察,并报备医院医务部,以便安排进一步诊治.。
提取码:oki4
